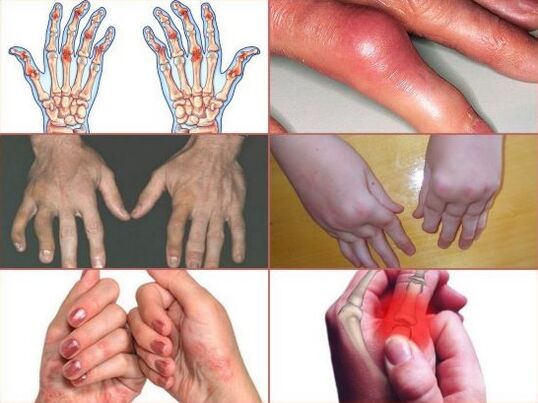
La mano es la región del miembro superior más compleja en su estructura. Se compone de muchos huesos, estrechamente agrupados. Los huesos están conectados a través de 30 articulaciones diferentes: interfalángicas, metacarpofalángicas, carpometacarpianas y radiocarpianas.
Según las estadísticas, las manos se lesionan con mucha más frecuencia que cualquier otra parte del cuerpo. Las diversas lesiones representan, según diversas fuentes, del 30 al 50% del total de lesiones del sistema musculoesquelético y no tienden a disminuir.
Por tanto, de todas las causas de dolor en los dedos, la principal es el traumatismo. En segundo lugar en términos de prevalencia están las enfermedades del tejido conectivo: artritis reumatoide, esclerodermia sistémica y lupus eritematoso, psoriasis. Con mucha menos frecuencia, el dolor en las articulaciones de los dedos se debe a una violación de los procesos metabólicos en la gota, la artrosis.
Síntomas
Los signos de lesiones no traumáticas que pueden indicar la presencia de patología articular son los siguientes:
- síndrome de dolor, que es permanente u ondulado;
- dolor al presionar y doblar los dedos;
- hinchazón y enrojecimiento de la piel de las articulaciones;
- rigidez, rigidez durante los movimientos;
- deterioro de las habilidades motoras finas;
- cruje, cruje y crepita al flexionar los dedos;
- la formación de nódulos subcutáneos, indoloros al tacto;
- engrosamiento de la piel en los pliegues;
- cambio en la configuración de las articulaciones;
- aumento de la temperatura corporal.
Artritis Reumatoide
La artritis reumatoide afecta con mayor frecuencia los dedos y las manos derecha e izquierda al mismo tiempo. Esta enfermedad sistémica se caracteriza por un mal funcionamiento del sistema inmunitario, en el que los linfocitos T comienzan a atacar a sus propias células. Las células de la membrana sinovial que recubren la cápsula articular desde el interior producen activamente factores reumatoides: los anticuerpos patológicos son moléculas proteicas protectoras.
Posteriormente, los factores reumatoides ingresan al torrente sanguíneo y se unen a los anticuerpos normales. Como resultado, se forman inmunocomplejos que se depositan en los vasos sanguíneos y tejidos. Son absorbidos por las células del sistema inmunitario: neutrófilos y fagocitos, liberando sustancias que dañan las estructuras circundantes.
Se sabe que así es como se desarrolla la inflamación en la artritis reumatoide. Sin embargo, los científicos no pudieron determinar la causa de este proceso. Según las últimas investigaciones en esta área, los culpables del daño del tejido conectivo son las citocinas, que envían señales a las células inmunitarias. Los expertos japoneses llegaron a la conclusión de que el estudio de este tipo celular ayudará a encontrar un método de tratamiento eficaz.
En la artritis reumatoide puede doler cualquier dedo: índice, medio, anular o meñique, pero la lesión siempre será bilateral. Si uno o más dedos de la mano izquierda se enferman, los mismos dedos de la mano derecha comienzan a doler casi de inmediato.
Las falanges en el área de las articulaciones se hinchan y enrojecen, debido a la acumulación de líquido, no se doblan bien, especialmente por la mañana. La rigidez matutina puede durar hasta 1 hora. Con el tiempo, la progresión de la artritis conduce al reemplazo del tejido cartilaginoso liso por una estructura fibrosa, lo que interrumpe el libre movimiento de los huesos en la articulación.
Poco a poco, las articulaciones se deforman, debido a un cambio en la posición de los elementos articulares, el dolor se intensifica. Con un curso prolongado de la enfermedad, aparecen pequeñas formaciones indoloras cerca de las articulaciones en el dorso de la mano: nódulos reumatoides.
Artritis psoriásica
Los síntomas de esta enfermedad pueden parecerse a la artritis reumatoide y ocurrir en el contexto de una patología dermatológica: la psoriasis. En la gran mayoría de los casos, primero aparecen erupciones y, después de un tiempo, duelen las articulaciones de los dedos.
También es posible la manifestación simultánea de lesiones cutáneas y articulares; en 20 de cada cien pacientes, las articulaciones comienzan a doler antes. Se desconoce por qué ocurre la psoriasis. Presuntamente, puede ser causado por una predisposición genética, un mal funcionamiento del sistema inmunológico e infecciones. La edad promedio de los pacientes es de 40 años.

La artritis psoriásica puede comenzar, como la artritis reumatoide, con debilidad y malestar general, o puede manifestarse con sensaciones dolorosas inesperadamente agudas. No solo pueden verse afectados los dedos, sino también las pequeñas articulaciones de los pies, las rodillas y los hombros. La participación en el proceso patológico puede ser unilateral y simétrica.
El síndrome de dolor es más pronunciado por la noche y en reposo. Por la mañana hay rigidez, durante el día y con los movimientos cede el dolor. La mayoría de las veces, hay una lesión en un lado, hacia la izquierda o hacia la derecha y, por regla general, no duele una, sino 2-4 articulaciones (oligoartritis).
Después de un largo descanso, los dedos se hinchan mucho y se vuelven como salchichas, los tendones de los músculos flexores se inflaman, la piel sobre las articulaciones adquiere un tinte púrpura azulado. Los siguientes síntomas indican la presencia de psoriasis y artritis psoriásica:
- parches escamosos rojos o rosados en la cabeza, los codos, las rodillas y los muslos: pueden ser únicos o cubrir una gran área de la piel;
- hoyuelos característicos en la piel de las manos, similares a la viruela, pigmentación en los dedos de manos o pies;
- las placas psoriásicas son hiperémicas, edematosas y pueden picar;
- el dolor en las articulaciones es permanente y no desaparece durante el día;
- la movilidad y la funcionalidad de la mano se reducen significativamente.
La forma artropática de la psoriasis es una de las más graves. Por lo general, no se observa deformación de las articulaciones, pero si esto ocurre, no se excluye la fusión de las superficies articulares de los huesos (anquilosis).
El peligro de esta enfermedad es que las grandes articulaciones y la columna vertebral se involucran gradualmente en el proceso patológico. Se desarrolla osteoporosis ósea, se destruyen las articulaciones, por lo que la artritis psoriásica a menudo conduce a la discapacidad.
Osteoartritis
Con la osteoartritis, se interrumpe el proceso de formación del tejido cartilaginoso que cubre las superficies articulares de los huesos. Esto se ve facilitado por factores tanto externos como internos: lesiones, alta actividad física, predisposición hereditaria y trastornos metabólicos.
Dependiendo de la causa, la osteoartritis puede ser primaria y secundaria, desarrollándose en el contexto de una enfermedad endocrina o metabólica. En la mayoría de los casos, la osteoartritis afecta las articulaciones grandes de las extremidades inferiores (rodilla, cadera y tobillo) porque soportan la carga principal al caminar y estar de pie. Los miembros superiores se ven afectados con mucha menos frecuencia.
Cuando los dedos duelen como resultado de un esfuerzo físico prolongado y después de descansar el dolor desaparece, no se excluye el desarrollo de artrosis.
Con el tiempo, aparecen otros síntomas:
- aumento del dolor al apretar el puño o estirar los dedos;
- un aumento en el tamaño de la articulación enferma;
- rigidez matutina, que requiere el "desarrollo" de los dedos durante 10-15 minutos o más;
- crujido característico al doblar los dedos.
La osteoartritis se desarrolla lentamente y puede no causar mucha preocupación durante varios años o incluso décadas. Sin embargo, en algunos casos, hay un rápido aumento de los síntomas y un fuerte deterioro de la condición. Si al principio el dolor ocurre solo durante el esfuerzo, luego no desaparece incluso después del descanso.
Debido a las excrecencias marginales de los huesos que forman las articulaciones, aparecen formaciones pineales características. Más cerca de la palma, en las articulaciones de la falange proximal, se forman los nódulos de Bouchard. Junto a las articulaciones interfalángicas distales, ubicadas cerca de las uñas, se encuentran los nódulos de Heberden.
Ligamentitis estenosante
La ligamentitis estenosante afecta el aparato tendinoso ligamentoso de la mano y ocurre cuando uno de los dedos se bloquea en una posición de flexión o extensión. El proceso patológico es causado por sobrecarga o presión excesiva en el área de los ligamentos, por lo que la enfermedad se presenta entre personas que realizan trabajos manuales: albañiles, soldadores, costureras y trabajadores de cocina. En los niños, la ligamentitis estenosante es extremadamente rara y afecta solo al pulgar.
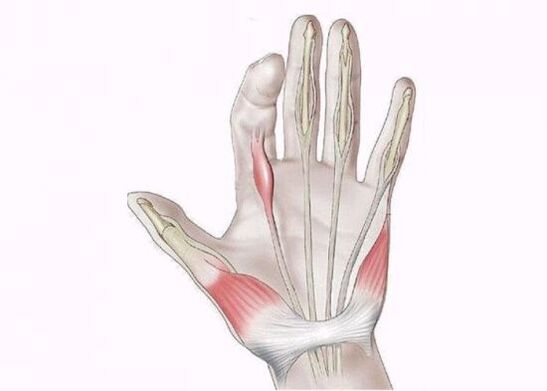
El síntoma principal de la enfermedad es el "salto" del dedo durante la extensión, acompañado de un clic. En el futuro, el "clic" desaparece y el dedo permanece inmóvil, convirtiéndose en una flexión o contractura de los extensores.
En las primeras etapas, hay dolor al presionar la palma de la mano en la base del dedo y dificultad en la flexión/extensión, especialmente pronunciada por la mañana. Con un curso prolongado de ligamentitis, puede mover el dedo solo con la ayuda de la otra mano, y después del "chasquido" hay un dolor que se extiende no solo a la palma de la mano, sino también al antebrazo.
Con qué médico contactar
Para el dolor en los dedos, primero puede contactar a un terapeuta que, si es necesario, lo derivará a un especialista limitado: un traumatólogo, reumatólogo, hematólogo, neurólogo o cirujano. Para el diagnóstico se utilizan métodos de investigación clínicos, de radioterapia y de laboratorio.
Para averiguar la causa del dolor, se realiza un parto (recopilación de antecedentes) y un examen físico, después de lo cual se prescribe una radiografía o tomografía, análisis de sangre y orina.
Tratamiento
Cómo recibir tratamiento y qué hacer a continuación dependerá de los resultados del examen. La tarea número 1 es aliviar el dolor y la inflamación; para esto se recetan medicamentos del grupo de AINE, medicamentos antiinflamatorios no esteroideos. En la actualidad, los medios cada vez más utilizados de la nueva generación, los AINE de acción selectiva.
Los AINE selectivos actúan selectivamente y tienen efectos menos tóxicos en el cuerpo, se pueden tomar durante mucho tiempo. Si el síndrome de dolor es moderado o leve, se usan agentes tópicos: ungüentos y geles antiinflamatorios.
El tratamiento de la artritis reumatoide incluye productos básicos y biológicos, hormonas esteroides. Estos medicamentos suprimen el sistema inmunológico, lo que reduce la intensidad del proceso inflamatorio.
Se prescriben los mismos medicamentos inmunosupresores si las articulaciones duelen en el contexto de la artritis psoriásica. Se utilizan métodos como la plasmaféresis, la hemoabsorción y la fotoquimioterapia para reducir la actividad de la enfermedad, prolongar los períodos de remisión y acortar la duración de la terapia con medicamentos.
El tratamiento de la artrosis de las articulaciones depende del estadio de la enfermedad. En las etapas 1-2, es posible ralentizar significativamente la destrucción del cartílago tomando condroprotectores. La fisioterapia es eficaz, lo que potencia el efecto de los fármacos y estimula los procesos de recuperación.
Para el tratamiento de la artrosis se puede prescribir:
- magnetoterapia;
- electroforesis;
- láser;
- ultrasonido;
- crioterapia - exposición a las articulaciones con nitrógeno líquido;
- balneoterapia - baños con agua mineral;
- Hirudoterapia: durante el tratamiento con sanguijuelas, las sustancias que promueven la regeneración del cartílago (hirudina, vitaminas y hormonas) ingresan a la articulación.
Las tácticas terapéuticas para la ligamentitis estenosante se determinan teniendo en cuenta la etapa, la presencia de factores provocadores y la edad del paciente. Si el daño a los ligamentos es mínimo, se recomienda reducir la carga en la mano, si es necesario, la mano se fija con una ortesis o férula. Para el dolor, se prescriben medicamentos antiinflamatorios y electroforesis con hialuronidasa.
El tratamiento de la segunda etapa comienza con métodos conservadores. La falta de efecto durante varios meses es una indicación de cirugía para cortar el ligamento dañado. En pacientes con la tercera etapa, la terapia conservadora se realiza muy raramente, en la mayoría de los casos, la intervención quirúrgica se realiza según lo previsto.
Referencia: Debido al alto riesgo de recaída, es muy importante cambiar de profesión si supone una carga para las manos.
Remedios caseros
Los medios preparados según recetas populares no pueden ser el método principal de tratamiento, ya que no son lo suficientemente efectivos. Sin embargo, como terapia complementaria, dichos medicamentos ayudarán a aliviar el dolor y mejorarán el efecto de los medicamentos.

Mezcla unas hojas de laurel con agujas de enebro, añade un poco de mantequilla y masajea tus manos con la pomada resultante.
Por la noche, puede hacer una compresa de tiza picada, kéfir, leche cocida fermentada o avena hervida.
Para las compresas, se usan papas verdes, que deben cortarse directamente en la cáscara en una picadora de carne o en un rallador. Luego sumerja el puré de patata en agua caliente y caliéntelo a 39-40 °. Luego, póngalo en una bolsa de lino y aplíquelo en las articulaciones doloridas durante media hora. El procedimiento se puede realizar varias veces al día.
Las aplicaciones de parafina alivian bien el dolor, si coloca sus manos en la parafina derretida durante 10 minutos y luego las mantiene en una decocción de hierbas durante 15-20 minutos. No puede tener miedo a las quemaduras, ya que la parafina se derrite a una temperatura no superior a 65 °. Para conseguir el efecto, son suficientes 2-3 aplicaciones por semana.
Las compresas con Bischofite ayudan a acelerar la cicatrización de los tejidos. Gracias a su composición, este mineral natural alivia el dolor y la inflamación, restaura la movilidad articular. El uso regular de Bishofit mantiene el tono de los músculos y tejidos conectivos.
Es recomendable realizar una compresa con Bischofite de la siguiente manera: calentar las articulaciones con una almohadilla térmica o mantenerlas en un baño caliente, luego frotar Bischofite, previamente diluida con agua 1: 1, sobre la piel de las manos. El frotamiento debe continuar durante varios minutos, después de lo cual se aplica un paño o una gasa empapada en la solución en el punto dolorido. Desde arriba, la compresa está cubierta con polietileno y aislada. Las compresas con bischofita se hacen por la noche, por la mañana se lavan bien las manos con agua tibia. El procedimiento se realiza cada dos días durante tres semanas.
Referencia: Una compresa con Bischofite se puede aplicar simultáneamente en no más de tres articulaciones.
El más importante
Para prevenir o reducir la intensidad del dolor que ya ha aparecido, es necesario mantener los cepillos calientes y no exponerlos a la hipotermia. El trabajo que requiere realizar el mismo tipo de movimientos se realiza mejor de manera intermitente y cuando se usan herramientas vibratorias, use guantes y sostenga el cepillo de trabajo con la otra mano. Al levantar y transportar cargas pesadas, el peso de la carga debe distribuirse uniformemente en ambas extremidades. También puede mantener sus articulaciones saludables con la ayuda de una nutrición adecuada, que debe contener alimentos que contengan calcio y ácidos grasos omega-3.















































